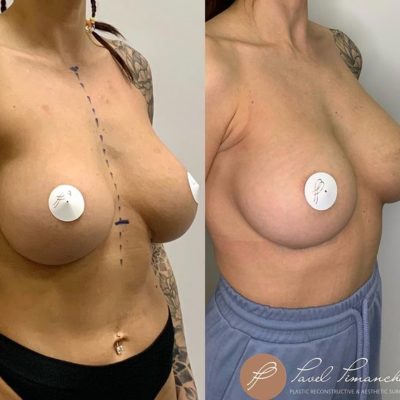
Сосок — это, пожалуй, самая загадочная и эрогенная часть женской груди. Он может менять форму, размер и жесткость в ответ на прикосновение, холод, сексуальное возбуждение или звук плачущего младенца. Но мало кто задумывается, что скрывается под тонкой кожей соска. Какие структуры позволяют ему сокращаться, выпрямляться, а иногда — втягиваться внутрь? Ответ прост: мышцы. Да, в соске есть мышцы — две группы гладких (непроизвольных) мышечных волокон, которые работают как точные механизмы. В этой статье мы подробно, на уровне анатомии, разберем, из чего состоит сосок, как работают его мышцы и почему знание этого важно для пластического хирурга и для вас, наших пациенток.
Анатомия соска: кожа, протоки и мышцы
На первый взгляд сосок — это просто выступ кожи в центре ареолы (пигментированного кружка). Но под микроскопом видна сложная структура. Кожа соска тонкая, но богата нервными окончаниями (механорецепторами и терморецепторами), что объясняет его высокую чувствительность. Под кожей расположены выводные протоки молочной железы (млечные протоки), которые открываются на вершине соска (от 15 до 25 отверстий). Между протоками — соединительная ткань, кровеносные капилляры, лимфатические сосуды и, самое главное, — пучки гладких мышц.
В медицинской литературе дается четкое описание: «Микроскопическое исследование показывает, что сосок состоит из концевых протоков с поддерживающей стромой из гладких мышц, которые в основном расположены циркулярно, с небольшим количеством радиально расположенных». То есть мышечные волокна в соске идут в двух направлениях: по кругу (циркулярно) и от центра к периферии (радиально).
Циркулярные (круговые) мышцы. Это волокна, которые охватывают сосок по окружности, примерно как жгут, стягивающий манжету рубашки. Когда эти мышцы сокращаются, диаметр соска уменьшается, он становится более плотным, «собранным», вытягивается вперед. Это явление называется эрекция соска.
Радиальные (лучевые) мышцы. Это волокна, которые идут от основания соска (у ареолы) к его вершине, наподобие спиц в колесе велосипеда. Когда они сокращаются, сосок укорачивается и может втягиваться внутрь — частично или полностью. Сокращение радиальных мышц также способствует выделению капли молока из протоков (рефлекс окситоцина).
Я часто объясняю пациенткам: сосок — это как крошечный мускульный мешок. Если вы когда-нибудь завязывали мешок с крупой веревкой, вы понимаете принцип. Веревка стягивает горловину — это циркулярные мышцы. А радиальные мышцы — это нити, которые идут от края мешка к дну. Сокращаясь, они либо выворачивают мешок наружу (эрекция), либо втягивают дно внутрь (втяжение). Это сложный, очень тонкий механизм. И он может нарушаться после травм, операций или при заболеваниях соединительной ткани.
— Доктор Пиманчев, пластический хирург
Как работают мышцы соска: эрекция и втяжение
Эрекция соска (nipple erection). Это сокращение циркулярных гладких мышц. Стимулы — холод, прикосновение, сексуальное возбуждение, сосание младенца, звук плача ребенка (у кормящих матерей), страх или волнение. Механизм: сигнал от нервных окончаний в коже соска или от мозга поступает по симпатическим нервам (часть вегетативной нервной системы) к гладким мышцам. Мышцы сокращаются, сосок становится более твердым, удлиняется, выступает вперед на 3–5 мм (иногда до 1 см), его диаметр уменьшается. Цвет соска может стать более ярким за счет притока крови (артериолы расширяются, венулы сдавливаются). Эрекция соска — это нормальный физиологический рефлекс, он есть у всех здоровых женщин и мужчин (у мужчин он слабее).
Втяжение соска (nipple retraction). Это сокращение радиальных гладких мышц. Стимулы — в основном сосание младенца (рефлекс выделения молока), а также сильное сдавливание или резкое движение. При сокращении радиальных волокон сосок как бы «втягивается» внутрь, укорачивается, может даже сплющиваться. У многих женщин втяжение соска происходит легко, у некоторых — с трудом или не происходит вовсе (это вариант нормы). Патологическое втяжение (втянутый сосок) — это когда сосок постоянно находится внутри ареолы и не может быть выведен наружу даже при стимуляции. Это может быть врожденным (недоразвитие радиальных мышц, короткие протоки) или приобретенным (рак груди, хроническое воспаление, рубцы после операции).
Важный нюанс: гладкие мышцы не подчиняются воле человека. Вы не можете по своему желанию заставить сосок встать или втянуться — это автоматический рефлекс. Но натренированные женщины (например, некоторые модели или актрисы) могут научиться вызывать эрекцию соска косвенно — например, глубоким вдохом или напряжением определенных групп мышц. Но это не прямое сокращение мышц соска, а рефлекторный ответ.
В анатомических руководствах уточняется: «Сокращение циркулярных мышц вызывает выпячивание соска; сокращение радиальных волокон вызывает втяжение». Кратко, четко и понятно.
Почему это важно для пластической хирургии
Казалось бы, к чему пластическому хирургу знать про циркулярные и радиальные мышцы? На самом деле, это знание критически важно для многих операций на груди.
1. Перемещение соска при мастопексии (подтяжке) и редукционной маммопластике (уменьшении). Когда мы поднимаем сосок на новое, более высокое место, мы отсекаем его от старых связей, сохраняя только сосудистую ножку (питающую ножку). Мышцы соска при этом не повреждаются, если мы правильно выделяем ножку. Но если мы травмируем радиальные мышцы (например, при агрессивном иссечении ткани вокруг соска), сосок может потерять способность к эрекции или, наоборот, стать постоянно втянутым. Опытный хирург знает, где проходят мышечные волокна, и работает максимально атравматично.
2. Коррекция втянутого соска. Врожденное втяжение соска — это, в 80% случаев, следствие коротких, плотных млечных протоков, которые тянут сосок внутрь. Но в 20% случаев причина — недостаточность или фиброз радиальных мышц. При операции (например, по методике Ханга или Швингера-Веддерса) мы пересекаем эти стягивающие протоки и, иногда, рассекаем мышечные волокна, освобождая сосок. Важно не перерезать все мышцы, иначе сосок может стать «вялым», потерять способность к эрекции. Золотая середина — результат приходит с опытом.
3. Реконструкция соска после мастэктомии. Если мы создаем новый сосок из местных тканей (например, из кожи ареолы или из кожи самой груди), мы не можем воссоздать мышцы. Поэтому неореконструированный сосок имеет жесткую, фиксированную форму, не меняющуюся под действием стимулов. Он не встает и не втягивается. Это его самый большой недостаток. Современные методы (например, использование хряща из ушной раковины или аллодермальных матриксов) позволяют придать новому соску некоторую упругость, но не возвращают мышечную активность. Пациентка должна быть к этому готова.
4. Диагностика заболеваний груди. Внезапное втяжение соска (которого раньше не было) у женщины среднего возраста — красный флаг, симптом, указывающий на возможную злокачественную опухоль (рак Педжета или инвазивный рак, прорастающий в протоки). Онкологи знают: «симптом втяжения соска» требует немедленной маммографии и УЗИ. Пластический хирург, заметив этот симптом на консультации, обязан направить пациентку к онкологу, а не предлагать операцию по коррекции втянутого соска.
У меня была пациентка, которая пришла на консультацию с жалобой на «втянутый сосок», который, по ее словам, был у нее «всегда». Но при осмотре я заметил, что левый сосок втянут, а правый — нормальный. Я спросил: «А когда это началось?» Она замялась: «Ну, может, год назад. Или два. Не помню». Я немедленно отправил ее на маммографию и УЗИ. Рак. Ранняя стадия. Ей сделали органосохранную операцию, грудь сохранили, сосок, правда, удалили. Но женщина жива. Вот что значит вовремя заметить втяжение соска. Поэтому я всегда спрашиваю пациенток: «А сосок у вас всегда был таким или что-то изменилось?». Это не праздный вопрос. Это онкологический скрининг.
— Доктор Пиманчев
Типичные страхи пациентов, связанные с соском
У пациенток, планирующих операции на груди, есть два самых больших страха, связанных с соском.
Страх 1: «А вдруг после операции сосок потеряет чувствительность и способность к эрекции? Это же сексуальная смерть!»
Суть страха: Женщины боятся, что после подтяжки или уменьшения груди их соски станут «мертвыми» — не будут реагировать на прикосновения, не будут вставать, потеряют эрогенную зону.
Реальность и решение: При использовании современных техник (сохранение медиальной, нижней или верхней сосудистой ножки) риск потери чувствительности соска составляет 5-15% (в зависимости от объема редукции). Чувствительность соска может быть снижена в первые 3-6 месяцев после операции (из-за отека и рубцевания), а затем восстанавливается в течение 12-24 месяцев. Полная потеря эрекции (способности вставать) происходит редко, в основном при пересадке соска в виде свободного трансплантата (когда ножка пересекается полностью). В обычной мастопексии с сохраненной ножкой эрекция сохраняется у 90% пациенток. Важно обсудить этот риск на консультации. Если для вас чувствительность соска критична (например, вы получаете оргазм только от стимуляции сосков), возможно, стоит выбрать менее инвазивную технику или даже отказаться от операции. Мы отнесемся к этому с пониманием.
Страх 2: «Я боюсь уретрального катетера и тромбоза, потому что операция будет длиться 3-4 часа (редукция или мастопексия с увеличением)»
Суть страха: Пациентки боятся, что длительный наркоз и неподвижность спровоцируют тромбоз вен ног, а уретральный катетер вызовет боль и инфекцию.
Реальность и решение: Профилактика тромбоза — это абсолютный и неукоснительный протокол: эластичные гольфы (чулки) надеваются до операции, низкомолекулярный гепарин вводится во время и после операции (3-7 дней), ранняя активизация (встать и пройтись через 4-6 часов). Риск тромбоза при соблюдении протокола — менее 0,2%. Уретральный катетер ставится под наркозом (без боли), удаляется до пробуждения или в первые часы после операции. Даже при 4-часовой операции он не вызывает осложнений. Катетер необходим для контроля диуреза и защиты почек от перегрузки жидкостью. Доверьтесь анестезиологу — он профессионал.
Что делать, если после операции сосок потерял эрекцию или чувствительность
Иногда, несмотря на все усилия, послеоперационные изменения соска сохраняются. Вот алгоритм действий.
Шаг 1. Не паниковать и подождать 12 месяцев. Нервы восстанавливаются медленно. Даже если кажется, что соски «мертвые», через 6-9 месяцев может появиться первое покалывание, через 12-18 — грубая чувствительность, через 24 — почти нормальная эрекция. Терпение — ваш главный союзник.
Шаг 2. Физиотерапия. Стимуляция сосков мягкими прикосновениями, использование вибромассажеров, теплые компрессы могут улучшить кровообращение и ускорить регенерацию нервов. Обсудите это с хирургом.
Шаг 3. Медикаменты. Некоторые неврологи назначают альфа-липоевую кислоту, витамины группы В (особенно В12), препараты, улучшающие микроциркуляцию (пентоксифиллин) и нервную проводимость (ипидакрин). Доказательная база слабая, но иногда помогает.
Шаг 4. Хирургическая ревизия. Если через 18-24 месяца нет никакой чувствительности, можно рассмотреть операцию по восстановлению нервного ствола (невролиз) или пересадке нерва. Это сложные, редкие операции, которые выполняют единичные микрохирургические центры. Результат не гарантирован, но возможен.
Шаг 5. Принятие. Если ничего не помогло, важно принять ситуацию. Даже без чувствительности сосок может быть красивым, эстетичным, радовать глаз. Многие женщины с реконструированными или подтянутыми грудями живут полноценной сексуальной жизнью, смещая фокус на другие эрогенные зоны. Психотерапия может помочь справиться с утратой.
Одна моя пациентка, которой я делал редукционную маммопластику с перемещением соска на нижней ножке, через 6 месяцев пожаловалась: «Доктор, левый сосок чувствует, а правый — нет, и эрекции нет». Я объяснил, что нужно подождать еще полгода. Через год пришла с цветами: «Чувствительность вернулась на 90%, эрекция слабая, но есть! Я счастлива». А другая пациентка, с такой же операцией, через два года сказала: «Чувствительность не вернулась. Но знаете, я привыкла. Муж меня любит, я себя люблю. Грудь красивая, ничего не болит, спина не ноет. Это того стоило». Я плакал вместе с ней. Пластическая хирургия — это не только наука, но и умение принимать потери ради обретений.
— Доктор Пиманчев
Вывод: сила в деталях
Сосок — это не просто пигментированный выступ. Это сложный мышечный орган, способный менять форму и жесткость под действием нервных импульсов. Циркулярные мышцы создают эрекцию, радиальные — втяжение. Знание этой анатомии помогает хирургу выполнять безопасные операции, сохраняя функцию, а пациентке — понимать риски и возможности коррекции. Берегите свои соски, наблюдайте за ними, и если что-то меняется (втяжение, изъязвление, выделения) — обращайтесь к врачу. И помните: даже если после операции чувствительность снизилась, вы все равно можете быть красивой, желанной и счастливой.