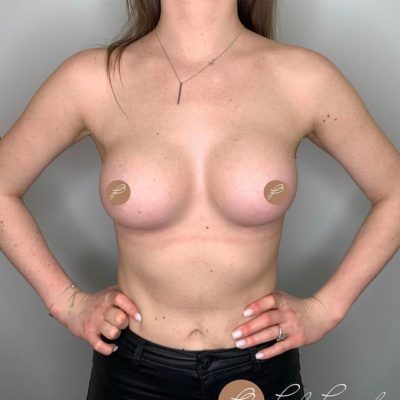
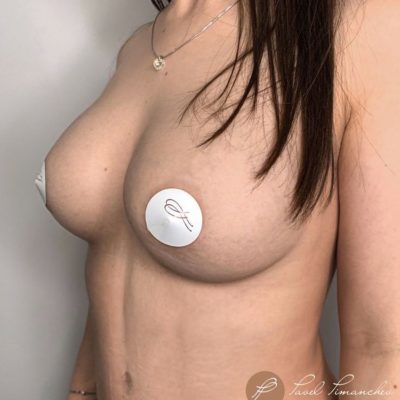
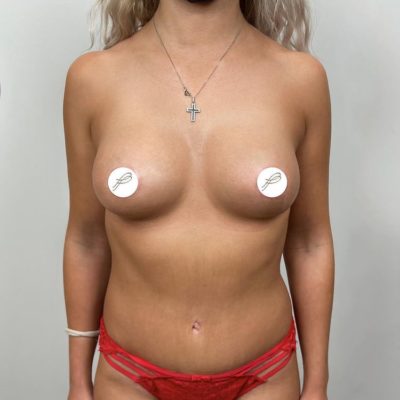
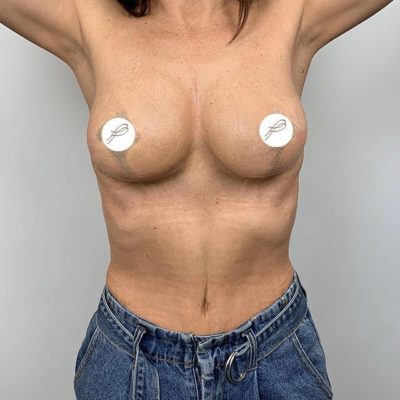
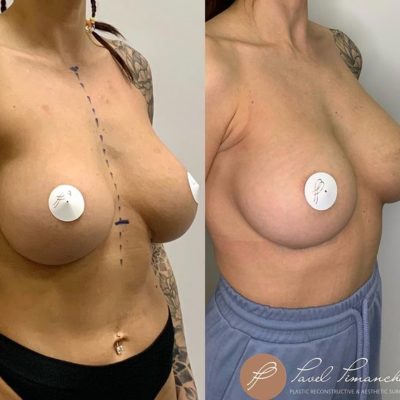
Любая операция, какой бы идеальной она ни была, несет в себе определенные риски и глютеопластика — не исключение. Среди всех возможных осложнений, с которыми могут столкнуться пациенты после увеличения ягодиц, расхождение послеоперационного шва (медицинский термин — дегисценция) занимает первое место по частоте встречаемости. По данным мировой статистики, частота этого осложнения варьирует от 4 до 30%.
Цифры выглядят пугающе, но важно понимать: расхождение шва — это не катастрофа, не приговор и уж тем более не признак врачебной ошибки. Это прогнозируемый риск, связанный с анатомическими особенностями ягодичной области и характером самой операции. При правильном подходе большинство случаев дегисценции успешно лечатся консервативно и не влияют на конечный эстетический результат.
В этой статье мы подробно разберем, почему швы расходятся, какие факторы повышают этот риск и что делает хирург (и что может сделать пациент), чтобы свести вероятность этого осложнения к минимуму.
Доктор Пиманчев:
Я никогда не скрываю от пациентов риск расхождения шва. Наоборот, я говорю об этом открыто на каждой консультации. Честность — лучшая политика. Пациент должен знать, с чем он может столкнуться, и понимать, что даже если это случится, это не конец света. Мы справимся. Самое главное — строго соблюдать все рекомендации, чтобы этот риск был минимальным.
Анатомия риска: почему именно ягодицы?
Чтобы понять, почему расхождение шва — самое частое осложнение глютеопластики, нужно посмотреть на анатомию и механику этой области.
Во-первых, разрез при установке ягодичных имплантов располагается в межъягодичной складке. Это стратегически верное решение с эстетической точки зрения — рубец будет максимально незаметен. Но с точки зрения заживления это одна из самых сложных зон. Складка постоянно подвергается трению при ходьбе, мацерации (намоканию) из-за пота и неизбежному натяжению при движениях. Даже когда пациент соблюдает режим и не сидит, он ходит, а при ходьбе ягодичные мышцы постоянно работают, создавая микро-натяжение в области шва.
Во-вторых, кожа в межъягодичной области имеет свои особенности кровоснабжения. Оно здесь хорошее, но не избыточное. А любое натяжение или отек могут ухудшить микроциркуляцию, замедляя заживление.
В-третьих, через разрез устанавливается имплант. Это означает, что сразу под кожей находится инородное тело, которое оказывает давление на шов изнутри. Если имплант слишком велик или карман сформирован с избыточным натяжением тканей, риск расхождения возрастает многократно.
Основные причины расхождения шва
Дегисценция редко возникает по одной-единственной причине. Обычно это сочетание нескольких факторов, которые наслаиваются друг на друга. Рассмотрим главные из них.
1. Срединный разрез как зона риска
Как уже было сказано, разрез в межъягодичной складке — это компромисс между эстетикой и физиологией заживления. С одной стороны, здесь рубец будет незаметен. С другой — это зона постоянного трения, скопления влаги и бактерий. Даже при идеальной гигиене полностью исключить контакт шва с этими факторами невозможно.
Кроме того, при ходьбе и любых движениях ногами края раны в этой зоне испытывают разнонаправленное натяжение. Внутримышечная техника и послойное ушивание призваны минимизировать это натяжение, но полностью исключить его нельзя.
2. Нарушение кровоснабжения (деваскуляризация)
Это, пожалуй, самая важная причина с медицинской точки зрения. Кожа и подкожная клетчатка в области разреза должны получать достаточное количество кислорода и питательных веществ для заживления. Если кровоснабжение нарушено, края раны становятся ишемизированными (обескровленными), что ведет к их некрозу и, как следствие, расхождению шва.
Что может нарушить кровоснабжение?
- Чрезмерное натяжение тканей. Если кожу ушивают под слишком большим натяжением, сосуды пережимаются, и кровоток прекращается. Именно поэтому так важен тест со скрепками (staple test) во время операции: хирург перед окончательным иссечением кожи сшивает края раны скрепками, чтобы убедиться, что они сходятся без натяжения.
- Грубая диссекция. Если при формировании кармана или выделении лоскутов были повреждены питающие сосуды, кровоснабжение кожи нарушается. Современная техника псевдоотслойки с использованием липосакции направлена именно на сохранение сосудистой сети.
- Курение. Никотин вызывает спазм периферических сосудов, резко ухудшая микроциркуляцию. Курящие пациенты имеют в разы более высокий риск некроза краев раны и расхождения швов.
- Сдавление извне. Тесное белье, неправильное положение тела (например, сон на спине) могут сдавливать капилляры и нарушать кровоток.
3. Инфекция
Любая рана — это входные ворота для бактерий. В межъягодичной области, где сложно обеспечить идеальную сухость и чистоту, риск инфицирования выше. Инфекция вызывает воспаление, отек и разрушение тканей, что неизбежно ведет к расхождению шва. Профилактика инфекции начинается с правильной подготовки кожи перед операцией и продолжается назначением антибиотиков и тщательным послеоперационным уходом.
4. Раннее сидение и несоблюдение режима
Это, пожалуй, самая controllable (контролируемая) причина. Даже идеально выполненная операция может быть испорчена, если пациент сядет на ягодицы раньше времени. В положении сидя давление на область шва многократно возрастает, края раны расходятся под нагрузкой. Особенно опасно сидение без специальной подушки в первые 2-3 недели.
5. Системные факторы
Некоторые заболевания (сахарный диабет, аутоиммунные заболевания) и состояния (анемия, гиповитаминоз) замедляют процессы регенерации. Пациенты с такими особенностями должны быть готовы к тому, что заживление у них будет проходить дольше и требовать более тщательного контроля.
Страх пациента №1: «Если шов разойдется, имплант выпадет, и все будет испорчено»
Это самый сильный страх, связанный с расхождением шва. Пациенты рисуют в воображении апокалиптическую картину: рана распахивается, имплант вываливается, и все усилия идут прахом.
На самом деле это практически невозможно. При современной внутримышечной технике имплант надежно защищен. Он лежит внутри мышцы, и мышечный слой ушит отдельными прочными швами. Даже если кожа разойдется на небольшом участке, мышечный слой, скорее всего, останется целым. Имплант не «выпадет», потому что он находится в герметично ушитом мышечном кармане.
Доктор Пиманчев:
Я всегда успокаиваю пациенток: имплант — не та вещь, которая может просто выпасть. Он надежно упакован в мышцу, как в сейф. Расхождение кожи — это неприятно, это требует ухода, но это не угрожает положению самого импланта. Мы заживим рану, и результат не пострадает.
В большинстве случаев дегисценция — это небольшой участок (1-2 сантиметра) в области шва, который заживает вторичным натяжением. Это означает, что рана закрывается самостоятельно, без повторного ушивания, за счет образования грануляционной ткани. Процесс может занять несколько недель, но он успешно завершается без ущерба для конечного результата.
Профилактика: что делает хирург
Профилактика расхождения шва начинается задолго до того, как пациент попадает в операционную. Она закладывается на этапе планирования и продолжается во время всей операции.
Тщательный отбор пациентов
Хирург оценивает общее состояние здоровья, исключает активное курение, контролирует хронические заболевания. Пациенты с нестабильным весом, активные курильщики или лица с неконтролируемым диабетом имеют гораздо более высокий риск осложнений, и хирург может рекомендовать отложить операцию до стабилизации состояния.
Правильное планирование разреза
Разрез располагается строго по средней линии, но с учетом анатомии конкретного пациента. Ширина перемычки подкожной клетчатки в области средней линии (wide base island) сохраняется максимально возможной. Это обеспечивает лучшее кровоснабжение краев раны и облегчает ушивание.
Тест со скрепками (staple test)
Перед тем как иссечь избытки кожи, хирург временно сшивает края раны хирургическими скрепками. Это позволяет оценить натяжение и убедиться, что кожа сходится без излишнего усилия. Если натяжение слишком велико, объем иссечения уменьшают. Этот простой, но эффективный прием — основа профилактики расхождения швов.
Бережное отношение к тканям
Использование техники псевдоотслойки с помощью липосакции, сохранение фасции Скарпа, минимальная травматизация подкожной клетчатки — все это направлено на сохранение кровоснабжения кожи и подлежащих тканей.
Послойное ушивание
Мышечный слой, подкожная клетчатка и кожа ушиваются отдельно. Это позволяет распределить нагрузку по слоям: мышцы и фасция принимают на себя основное натяжение, а кожа ушивается практически без натяжения. Для глубоких швов используются прочные рассасывающиеся нити (например, PDS или Monocryl), которые долго держат ткани вместе, пока формируется прочный рубец.
Антибиотикопрофилактика
Внутривенное введение антибиотика широкого спектра действия на этапе введения в наркоз позволяет снизить риск инфекционных осложнений. Важно, что антибиотик должен действовать как на грамположительную флору (кожную), так и на грамотрицательную (кишечную), учитывая близость анатомической зоны.
Страх пациента №2: «Я боюсь, что хирург сделал что-то не так, если шов разойдется»
Это очень болезненный страх, который может подорвать доверие между пациентом и врачом. Пациенту кажется, что раз возникло осложнение, значит, хирург ошибся.
Важно понимать: расхождение шва — это мультифакторное осложнение. Да, технические погрешности (чрезмерное натяжение, грубая диссекция) могут повысить риск. Но даже при идеально выполненной операции существуют факторы, которые хирург не может контролировать: индивидуальные особенности заживления, реакция на шовный материал, микротравмы при движении, особенности гигиены.
Именно поэтому опытный хирург закладывает определенный «запас прочности» и всегда готов к тому, что небольшой участок шва может потребовать дополнительного ухода.
Доктор Пиманчев:
Я всегда говорю пациентам: если у вас разойдется шов, это не значит, что я плохой хирург. Это значит, что мы столкнулись с особенностью вашего организма. И наша задача — не искать виноватых, а вместе решить эту проблему. Я рядом с вами на всем пути восстановления, и мы справимся с любым осложнением.
Профилактика: что делает пациент
Вторая половина успеха зависит от самого пациента. Строгое соблюдение рекомендаций — лучшая профилактика дегисценции.
- Полный отказ от курения. Минимум за месяц до операции и на весь период реабилитации. Никотин — враг микроциркуляции.
- Соблюдение режима сидения. Никакого сидения без подушки в первые 2-3 недели. Использование ортопедической подушки при необходимости.
- Правильный сон. Только на животе или на боку, никакого сна на спине.
- Гигиена. Тщательное, но бережное очищение области швов, поддержание сухости. Обычно рекомендуется подмываться после каждого посещения туалета и аккуратно промакивать область шва стерильной салфеткой.
- Ношение компрессионного белья. Правильно подобранное белье поддерживает ткани, уменьшает отек и снижает нагрузку на швы.
- Ограничение физической активности. Никаких резких движений, наклонов, подъема тяжестей. Ходьба — да, спорт — строго после разрешения врача.
- Внимание к сигналам тела. Если в области шва появилось покраснение, усиление боли, отек или отделяемое — немедленно связаться с хирургом. Раннее выявление проблемы позволяет решить ее быстрее и проще.
Лечение расхождения шва
Если дегисценция все же возникла, не нужно паниковать. Тактика лечения зависит от размера и глубины расхождения.
Небольшое поверхностное расхождение (1-2 см): Лечится консервативно. Ежедневные перевязки с антисептиками, использование мазей, стимулирующих заживление (например, с метилурацилом или солкосерилом). Рана заживает вторичным натяжением в течение 2-4 недель. В этот период особенно важно соблюдать гигиену и исключить любую нагрузку на область шва.
Более глубокое или обширное расхождение: Может потребоваться хирургическая обработка раны (иссечение нежизнеспособных краев) и повторное ушивание (resuturing). Это простая процедура, которая выполняется под местной анестезией или легкой седацией. После повторного ушивания прогноз на заживление, как правило, благоприятный, так как края раны уже адаптированы.
В обоих случаях крайне важно исключить инфицирование. Если есть признаки инфекции, назначаются антибиотики.
Увеличение ягодиц
Расхождение шва — самое частое, но при этом наименее опасное из серьезных осложнений глютеопластики. Оно неприятно, требует дополнительного времени и внимания, но в подавляющем большинстве случаев успешно лечится и не влияет на конечный эстетический результат.
Понимание причин дегисценции — первый шаг к ее предотвращению. Современные хирургические техники направлены на минимизацию риска, а строгое соблюдение пациентом послеоперационных рекомендаций завершает дело. В тандеме «хирург-пациент» можно свести вероятность этого осложнения к минимуму и наслаждаться красивым и гармоничным результатом долгие годы.