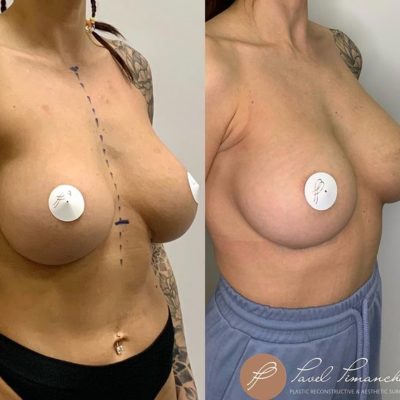
Решение об операции по уменьшению груди редко бывает простым. Чаще всего это долгий путь, полный сомнений, страхов и компромиссов. Женщины, страдающие от тяжелой гипертрофии молочных желез, годами терпят физический дискомфорт: боль в спине, натирание лямками бюстгальтера, опрелости под грудью, невозможность спать на животе или заниматься спортом. Но когда речь заходит об операции, многие отступают. И главная причина страха — не боль и не реабилитация. Главная причина — информация о том, что после операции можно потерять чувствительность сосков и навсегда забыть о грудном вскармливании.
Это правда. При использовании техники свободной пересадки сосково-ареолярного комплекса (САК) потеря эрогенной чувствительности и невозможность лактации — не случайность и не осложнение. Это неизбежное следствие метода. Но так ли страшна эта плата, если на другой чаше весов — освобождение от многолетних страданий и возможность жить полноценной жизнью? В этой статье мы максимально честно, без недомолвок и маркетинговых уловок, разберем, почему происходят эти изменения, кому они действительно критичны, а для кого — приемлемый компромисс.
Почему теряется чувствительность? Анатомия вопроса
Чувствительность соска и ареолы обеспечивается нервными волокнами, которые подходят к молочной железе сбоку (латеральные кожные ветви) и спереди (передние кожные ветви). Эти нервы идут вместе с сосудами в толще подкожной жировой клетчатки и железистой ткани. При классических методиках редукционной маммопластики с сохранением сосудисто-нервной ножки хирург старается максимально сохранить эти волокна. Однако у пациенток с тяжелой гипертрофией и высоким индексом массы тела сохранить длинную ножку (более 8 сантиметров) — значит почти гарантированно обречь сосок на ишемию и некроз. Риск отмирания тканей в таких условиях составляет от 5 до 11% в зависимости от типа ножки.
Техника свободной пересадки сосково-ареолярного комплекса предполагает полное отсечение соска и ареолы от питающих их сосудов и нервов. Сосок превращается в свободный кожный трансплантат, который затем фиксируется на новом месте. Нервные волокна пересекаются безвозвратно. Они не могут регенерировать на таком протяжении. Поэтому чувствительность — как тактильная, так и эрогенная — не возвращается. Это не патология, это особенность метода, о которой хирург обязан предупредить пациентку до операции.
«Я всегда говорю своим пациенткам правду. Да, после свободной пересадки соска вы навсегда потеряете эрогенную чувствительность в этой зоне. Более того, в нашем исследовании из 42 пациенток 40 (а это 95,2%) отметили полную потерю чувствительности. Но давайте посмотрим на ситуацию иначе: до операции их грудь была настолько огромной и опущенной, что сосок смотрел в пол. О какой эрогенной зоне могла идти речь, если женщина годами не позволяла прикасаться к груди из-за стеснения и боли? Комфорт, отсутствие опрелостей, возможность носить красивую одежду — для 95% женщин это оказывается важнее, чем потеря чувствительности, которой у них фактически уже не было из-за растяжения тканей».
— Доктор Пиманчев
Невозможность грудного вскармливания: почему это необратимо
Способность к лактации определяется сохранностью протоков молочной железы и их связью с соском. При классической редукционной маммопластике (даже с сохранением ножки) возможность кормить грудью также снижается — удаляется значительная часть железистой ткани, перерезаются протоки. Но при свободной пересадке соска эта возможность теряется полностью и навсегда. Сосок пересаживается как свободный трансплантат, в нем отсутствует связь с протоками железы. Даже если железистая ткань сохранилась и теоретически могла бы продуцировать молоко, у этого молока нет выхода. Результат — лактостаз, мастит и повторная операция.
Именно поэтому данная методика рекомендуется пациенткам, которые либо уже завершили репродуктивную функцию, либо осознанно отказываются от будущего грудного вскармливания. В нашем исследовании средний возраст пациенток составил 42.2 года (диапазон от 33 до 56 лет). Подавляющее большинство женщин в этой возрастной группе либо уже не планируют беременность, либо приняли осознанное решение кормить детей смесями в пользу собственного здоровья и комфорта.
«Ко мне приходят женщины, которые десятилетиями страдают. Они прошли через физиотерапию, ортопедические корсеты, специальные бюстгальтеры за бешеные деньги. Когда я спрашиваю: «Вы планируете еще детей и грудное вскармливание?», 90% отвечают, что либо уже не планируют, либо готовы пожертвовать лактацией, чтобы избавиться от боли в спине и плечах. Это осознанный выбор взрослого человека. И моя задача — не отговаривать, а дать максимум информации, чтобы выбор был действительно осознанным».
— Доктор Пиманчев
Компромисс: что мы получаем взамен
Любая операция — это поиск баланса между рисками и выгодой. В случае тяжелой гипертрофии молочных желез у пациенток с высоким индексом массы тела выгода от использования методики свободной пересадки соска колоссальна.
Во-первых, нулевой риск тотального некроза. В нашем исследовании на 42 пациентках (84 пересаженных соска) не было зафиксировано ни одного случая полной потери сосково-ареолярного комплекса. Частичная краевая ишемия возникла в 4 случаях (9,5%) — зажила консервативно, без повторных операций. Для сравнения: при использовании педикулярных техник с расстоянием перемещения более 15 сантиметров частота полного некроза может достигать 20–30%.
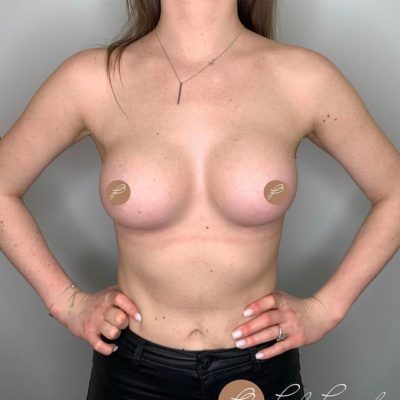
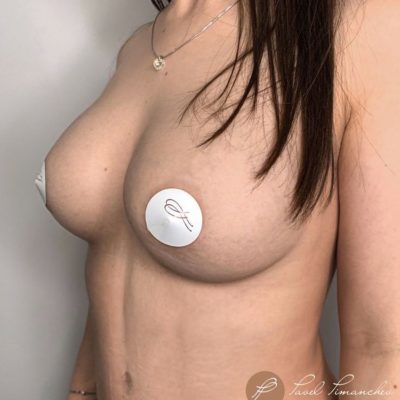
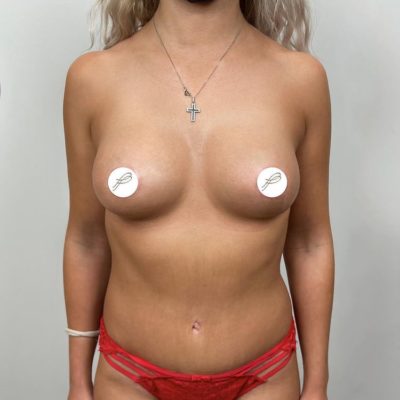
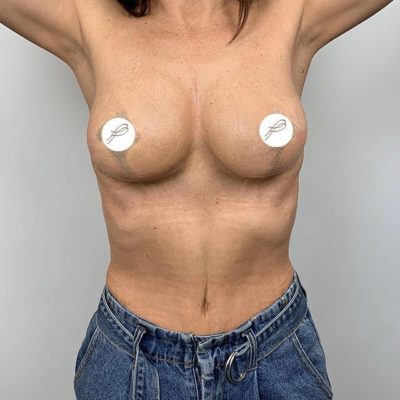
Во-вторых, предсказуемая эстетика. Методика двойной фиксации медиальной и латеральной ножек к фасции позволяет сформировать конусовидную грудь с хорошей проекцией. В исследовании все 42 случая (100%) получили оценку «отлично» по эстетическим критериям. Пациентки перестают стесняться своего тела, могут носить одежду с открытым декольте, купальники, облегающие футболки.
В-третьих, уход физических симптомов. Удаление в среднем 1135 граммов ткани с одной груди (максимум — 1710 граммов) — это не просто эстетика. Это снятие нагрузки с позвоночника, исчезновение борозд на плечах от лямок, прекращение опрелостей в подгрудной складке летом. Пациентки отмечают улучшение осанки, возможность заниматься бегом и фитнесом, нормализацию сна.
Типичные страхи пациенток и честные ответы
Страх 1: «Я не смогу чувствовать грудь во время секса. Это разрушит мою интимную жизнь»
Честный ответ: Да, эрогенная чувствительность сосков будет утрачена. Но давайте посмотрим правде в глаза: при тяжелой гипертрофии груди третьей степени (птоз) и расстоянии от яремной вырезки до соска 30–40 сантиметров соски часто деформированы, вывернуты, растянуты. Женщины с такой грудью годами не позволяют партнеру прикасаться к ней из-за стеснения. Утрата чувствительности в этой ситуации не становится «потерей», потому что ее фактически уже не было. При этом кожа самой груди (за исключением ареолы) сохраняет тактильную чувствительность. Многие пациентки в наших опросах отмечали, что после операции они стали более уверенными в постели, потому что перестали стесняться своего тела.
Страх 2: «А вдруг через год чувствительность вернется? Мне в одной клинике сказали, что нервы могут прорасти обратно»
Честный ответ: Нет, не вернется. Периферические нервы действительно способны к регенерации, но для этого необходимо, чтобы концы нервов находились в непосредственной близости друг от друга (в пределах 1–2 миллиметров), без рубцовой ткани между ними. При свободной пересадке соска расстояние между пересеченными нервами составляет несколько сантиметров, а между ними — слой фасции, мышцы и жировой клетчатки. Регенерация в таких условиях невозможна. Любой хирург, который обещает восстановление чувствительности после свободной пересадки соска, либо вводит вас в заблуждение, либо сам не понимает анатомии. Это необратимый процесс.
Страх 3: «А если у меня еще будут дети? Я хочу кормить сама»
Честный ответ: Тогда эта операция вам не подходит. Серьезно. Никаких компромиссов. Если вы планируете беременность и естественное вскармливание в будущем — выбирайте другие методики (с сохранением ножки) или отложите операцию до завершения репродуктивного периода. Нет никакого смысла делать свободную пересадку соска, если для вас важно кормление. Возможность лактации при этой технике равна 0%. Мы всегда обсуждаем этот вопрос на предоперационной консультации и, если видим колебания, предлагаем альтернативные варианты или наблюдательную тактику.
«Бывает, приходит молодая женщина 28 лет с гигантомастией, болью в спине и желанием родить через год. И я говорю: нет. Не буду вас оперировать по этой методике. Потому что вы потом будете плакать, когда не сможете приложить ребенка к груди. Давайте сначала родим, покормим — а потом вернемся к вопросу об уменьшении груди. Пластическая хирургия должна улучшать качество жизни, а не создавать новые проблемы. Моя задача — чтобы пациентка через пять лет благодарила меня за решение, а не проклинала».
— Доктор Пиманчев
Кому эта операция подходит идеально
Исходя из всего вышесказанного, можно четко сформулировать портрет идеальной кандидатки для методики свободной пересадки сосково-ареолярного комплекса с двойной фасциальной фиксацией:
- Возраст от 35 лет (хотя возрастной критерий не строгий, важно завершение репродуктивных планов).
- Индекс массы тела 29 и выше — именно при таком показателе риск осложнений при педикулярных методиках становится неприемлемо высоким.
- Третья степень птоза (сосок находится ниже инфрамаммарной складки).
- Расстояние подъема соска более 8 сантиметров (на основе анализа более 600 наших операций — это критический порог).
- Осознанное принятие потери чувствительности и невозможности лактации как платы за безопасность и эстетику.
- Наличие физических симптомов — боли в спине, плечах, опрелости, проблемы с кожей под грудью.
Если все эти пункты совпадают с вашей ситуацией — методика свободной пересадки сосково-ареолярного комплекса с двойной фасциальной фиксацией даст вам предсказуемо отличный результат с минимальными рисками.
Что говорят цифры: удовлетворенность пациенток
В нашем исследовании, помимо объективных данных (отсутствие тотального некроза, 100% отличная форма), мы оценивали субъективную удовлетворенность пациенток. И вот что получилось:
Высокая удовлетворенность — 40 пациенток из 42 (95,2%). Эти женщины ответили, что готовы повторить операцию, если бы пришлось выбирать заново, и рекомендуют ее подругам.
Умеренная удовлетворенность — 2 пациентки (4,8%). Причина — очаговая гипопигментация (посветление участка ареолы). Обеим пациенткам была предложена медицинская татуировка (микропигментирование) для коррекции цвета, и после процедуры они остались удовлетворены конечным результатом.
Недовольных не было ни одного.
Важно: все 42 пациентки знали о неизбежной потере чувствительности и невозможности лактации до операции. Более того, они подписывали информированное согласие, где эти пункты были выделены жирным шрифтом. И, несмотря на это, 95,2% сказали, что результат стоит того.
Уменьшение груди: честность — лучшая политика
В пластической хирургии, как и в любой другой области медицины, не бывает операций без последствий. Свободная пересадка сосково-ареолярного комплекса — это хирургический метод, который имеет четкие показания и абсолютно предсказуемые побочные эффекты. Потеря чувствительности сосков и невозможность грудного вскармливания — это не ошибка хирурга и не осложнение. Это особенность метода, о которой мы говорим открыто, на первой же консультации.
Для женщины с тяжелой гипертрофией молочных желез, высоким индексом массы тела и постоянной физической болью выбор часто стоит так: либо продолжать страдать, либо принять эти потери как плату за свободу, здоровье и красивую грудь. И 42 пациентки из нашего исследования, а также тысячи женщин по всему миру, уже сделали этот выбор. Осознанно, честно и без сожалений.
«В конце концов, грудь — это не только эрогенная зона и инструмент для кормления. Это еще и часть вашего тела, которая может приносить радость или страдание. Моя цель как хирурга — сделать так, чтобы она приносила радость. Даже если для этого нужно отказаться от некоторых ее функций. И знаете что? Мои пациентки с этим согласны. После операции они впервые за много лет могут надеть красивый бюстгальтер, пробежать кросс, обнять ребенка, не отодвигая грудь в сторону. Разве это не стоит потери чувствительности? Стоит. И они это подтверждают цифрой 95,2%».
— Доктор Пиманчев