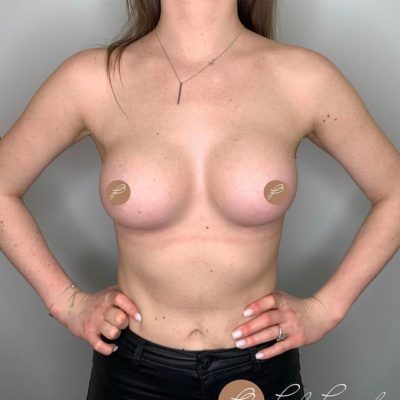
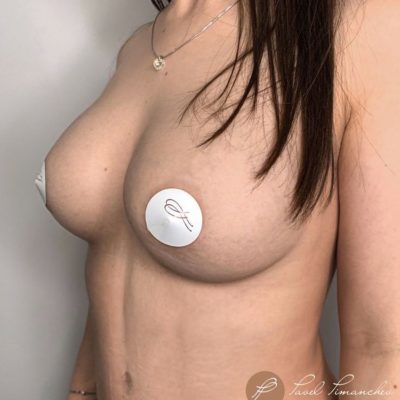
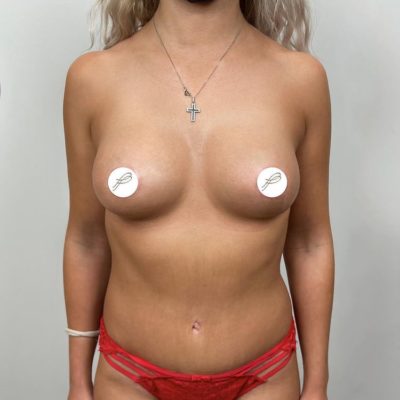
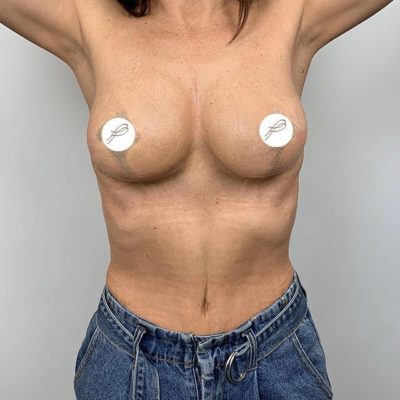
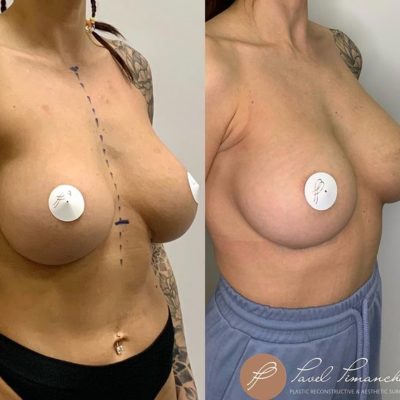
Страх потерять сосок — один из самых сильных и мучительных страхов, с которым сталкиваются женщины перед операцией по уменьшению груди. И этот страх имеет под собой реальную основу. При классических методиках редукционной маммопластики, когда сосок перемещается вместе с сосудистой ножкой, риск ишемии (кислородного голодания тканей) и последующего некроза (отмирания) может достигать 5–11% в зависимости от техники. Для пациенток с тяжелой гипертрофией, высоким индексом массы тела и выраженным опущением груди эти цифры становятся еще выше. В этой статье мы подробно разберем механизмы развития некроза сосково-ареолярного комплекса и покажем, как современная модифицированная техника свободной пересадки позволяет свести этот риск к абсолютному нулю.
Почему сосок может отмирать? Механизмы ишемии
Чтобы понять, почему возникает некроз, нужно представить, что происходит во время классической операции с сохранением ножки. Хирург иссекает избыток железистой ткани и жира, но оставляет «мостик» — лоскут кожи и подкожной клетчатки, в котором проходят артерии и вены, питающие сосок. Этот мостик (ножка) может располагаться сверху, снизу, сбоку или быть комбинированным. Пока ножка короткая и широкая — кровоснабжение надежное. Но как только расстояние, на которое необходимо переместить сосок, превышает 8 сантиметров, начинаются проблемы.
Длинная ножка неизбежно подвергается натяжению, перекручивается, в ней возникают зоны сдавления. Венозная кровь не может оттекать от соска, возникает венозный застой — сосок становится синюшным, отекает. Если это состояние не устранить, через 24–48 часов развивается артериальная ишемия, а затем — необратимое отмирание тканей. Особенно высок риск у пациенток с ожирением: их жировая клетчатка более рыхлая и обильная, а сосуды — менее эластичны.
«Проанализировав более 600 редукционных маммопластик, выполненных в нашей клинике с 2012 года с использованием различных педикулярных техник, мы получили четкие цифры. При расстоянии перемещения сосково-ареолярного комплекса менее 8 сантиметров некроза не было ни разу. Как только дистанция превышала 8 сантиметров, частота некрозов составляла от 5 до 11 процентов в зависимости от типа ножки. Именно эти данные стали для нас основанием пересмотреть подход и перейти на свободную пересадку для всех пациенток, у которых подъем соска превышает 8 сантиметров, особенно на фоне высокого индекса массы тела (29 и выше)».
— Доктор Пиманчев
Классическая проблема: почему свободная пересадка считалась «некрасивой»
В 1922 году хирург Торек впервые предложил радикальное решение: полностью отсечь сосок и ареолу от груди, удалить огромный объем ткани, а затем пересадить сосок как обычный кожный трансплантат в новое место. Метод гарантированно решал проблему некроза — ведь кровоснабжение соска больше не зависело от длины ножки. Однако у метода был огромный недостаток: грудь после такой операции часто выглядела как «блин» — широкой, плоской, лишенной привлекательной конусовидной формы.
Почему так происходило? Потому что хирурги удаляли не только железу, но и поддерживающие структуры — связки и фасции, которые формировали проекцию груди. Сосок просто пришивался поверх нового «холмика», но сам холмик не имел каркаса. Годы поисков решений привели к появлению различных модификаций: одни авторы предлагали подворачивать лоскуты, другие — создавать пирамидальные лоскуты из паренхимы. Но системного, стандартизированного подхода для пациенток с высоким риском долгое время не существовало.
Новый метод: двойная фиксация и нулевой риск
В нашей методике мы принципиально отошли от подхода «сосок пересаживаем, а форму оставляем на волю случая». Ключевое отличие в том, что мы сохраняем две короткие ножки — медиальную и латеральную — длиной ровно 6 сантиметров. Эти ножки больше не несут кровоснабжения для соска (сосок будет пересажен заново), но они становятся идеальным каркасом для будущей груди.
Первый этап фиксации: Мы подшиваем эти ножки к глубокой фасции грудной клетки. Это создает надежную опору и предотвращает опущение груди в будущем. Шов накладывается в два слоя — сначала фасция Scarpa подшивается к ткани железы, затем сама железа фиксируется к поверхностной фасции. Используются прочные рассасывающиеся нити (PDS 1-0), которые удерживают конструкцию в течение 3–4 месяцев — именно столько времени требуется для формирования прочного соединительнотканного каркаса.
Второй этап фиксации: После того как удален избыток ткани и сформирована конусовидная форма, мы накладываем субдермальные инвертирующие швы и дополнительно сближаем оставшиеся тканевые колонны (пилляры). Это создает внутреннее напряжение, которое поддерживает грудь даже без участия кожи.
Пересадка соска: Сам сосок выкраивается из удаленной нижней части железы — это полноценный полнослойный трансплантат. Фиксируется он к подготовленному ложу всего четырьмя горизонтальными матрасными швами (нить Vicryl 3-0) и дополнительным обвивным швом по краю ареолы (нить Prolene 5-0). Никакого натяжения — только идеальное прилегание.
«Когда мы говорим «нулевой риск некроза», это не маркетинговый трюк. В нашем исследовании 42 пациенток со средним индексом массы тела 35.5, у которых расстояние подъема соска в среднем составляло почти 32 сантиметра (от 15 до 43 см!), не было зафиксировано ни одного случая полной потери пересаженного сосково-ареолярного комплекса. Частичная краевая ишемия возникла у 4 пациенток — это 9.5%, и все эти случаи зажили самостоятельно, без повторных операций. Для сравнения: при использовании ножек с такой длиной переноса частота полного некроза по литературным данным достигала бы 20–30%».
— Доктор Пиманчев
Типичные страхи пациенток и как мы их решаем
Страх 1: «Мне говорили, что после пересадки сосок может отторгнуться в любой момент — даже через месяц»
Реальность: Критический период для приживления свободного кожного трансплантата — первые 14 дней. Именно поэтому после операции мы накладываем давящую повязку, которая полностью иммобилизует пересаженный сосок. Пациентка носит эту повязку две недели без снятия. За это время происходит ангиогенез — прорастание новых капилляров из ложа трансплантата в пересаженную кожу. К 14-му дню сосок уже получает кровоснабжение из нового источника. После снятия повязки риск отторжения стремится к нулю. Именно поэтому в нашем протоколе нет «сюрпризов» на 3-й или 4-й неделе.
Страх 2: «У меня лишний вес и диабет — наверняка швы будут гноиться и сосок отвалится»
Реальность: В нашем исследовании были пациентки с артериальной гипертензией (9.5%) и даже с сахарным диабетом 2 типа (2.4%). Несмотря на высокий средний индекс массы тела (35.5), мы не зафиксировали ни одного случая инфицирования, расхождения швов или гематомы. Секрет в строгом протоколе периоперационного ведения. Мы всегда устанавливаем двухсторонние дренажи, которые удаляем только после того, как объем отделяемого становится минимальным. Это полностью исключает скопление серомы под кожей — главной причины инфекционных осложнений у полных пациенток. Дренажи, как правило, удаляются на 1–2 сутки. Кроме того, мы используем мультимодальную анестезию с тумесцентной инфильтрацией тканей, что снижает кровопотерю и отек, а значит — улучшает микроциркуляцию в зоне пересадки.
Страх 3: «Боюсь, что после операции будет сильная боль, и я не смогу носить повязку»
Реальность: Современные протоколы анальгезии позволяют полностью купировать боль в раннем послеоперационном периоде. В нашем исследовании все пациентки через 4 часа после операции оценивали боль по 10-балльной шкале на 0 баллов. Тумесцентная анестезия, выполненная перед разрезом, создает «депо» местного анестетика в тканях, которое работает еще 12–24 часа после операции. Давящая повязка не причиняет боли — она лишь создает необходимое равномерное давление для приживления трансплантата.
Цифры, которые говорят сами за себя
В клиническом исследовании, охватившем 42 пациентки с тяжелой гипертрофией молочных желез, были получены следующие результаты:
Частота полного некроза сосково-ареолярного комплекса: 0% (ноль случаев на 84 пересаженных соска).
Частичная краевая ишемия (некроз по краю): 4 случая (9.5%). Все случаи зажили консервативно — под мазевыми повязками, без необходимости повторной операции. Это значительно ниже, чем частота аналогичных осложнений при классических педикулярных техниках у пациенток с таким же исходным птозом и массой удаляемой ткани.
Расстояние подъема соска: в среднем 31.8 сантиметра (диапазон от 15 до 43 см). Для сравнения: при классических техниках расстояние перемещения более 15 сантиметров считается абсолютным показанием к свободной пересадке. Мы установили более жесткий порог — 8 сантиметров — на основе анализа собственных 600 операций.
Масса удаленной ткани: в среднем 1135 граммов с одной груди (максимум — 1710 граммов). Удаление таких объемов при сохранении сосудистой ножки практически гарантированно привело бы к ишемии соска у значительной части пациенток.
«Я часто слышу вопрос: «Доктор, а вы уверены, что мой сосок приживется? У меня очень большая грудь и лишний вес». И я отвечаю: у нас есть данные по 42 пациенткам, которые были в точно такой же ситуации. Ни одной потери. Ни одного тотального некроза. Это не везение — это результат системного подхода, который включает строгий отбор показаний, стандартизированную технику двойной фиксации и правильный послеоперационный уход. Если расстояние подъема превышает 8 сантиметров, а индекс массы тела — 29, мы сразу выбираем свободную пересадку. И результат предсказуем».
— Доктор Пиманчев
Честно о последствиях: плата за безопасность
Важно понимать: свободная пересадка сосково-ареолярного комплекса — это хирургическое вмешательство, которое имеет свои неизбежные последствия. Поскольку нервные волокна, идущие к соску, пересекаются полностью, эрогенная чувствительность теряется в 95.2% случаев (40 из 42 пациенток). Также становится невозможным грудное вскармливание с оперированной груди. Это не осложнение — это особенность метода, о которой мы всегда предупреждаем на консультации.
Однако, как показывает практика и данные опросов, для женщин с тяжелой гипертрофией эти потери не являются критичными. Физический дискомфорт от огромной груди (постоянная боль в спине, плечах, опрелости под грудью, невозможность спать на животе, проблемы с подбором одежды) и психологический дискомфорт (стеснение, социальная изоляция) перевешивают желание сохранить чувствительность соска. Тем более, что большинство пациенток в нашей когорте уже завершили репродуктивный период или не планируют беременность в будущем.
Реабилитация после свободной пересадки соска
Первые две недели после операции — самый важный период. Вы носите давящую повязку, которая фиксирует сосок на месте и не дает ему смещаться. В течение этого времени нельзя мочить ареолу водой, принимать ванну (только душ с защитой повязки от воды). На 14-й день мы снимаем повязку и оцениваем приживление трансплантата. К этому моменту, как правило, поверхностные слои кожи соска уже сливаются с окружающей кожей груди.
Полное приживление и восстановление пигментации может занимать до 2-3 месяцев. В редких случаях (4.8% в нашем исследовании) может возникать очаговая гипопигментация — посветление участка ареолы. Это не опасно и корректируется медицинским микропигментированием (татуажем) после полного заживления. В нашем исследовании обе пациентки с гипопигментацией остались удовлетворены результатом после коррекции.
Компрессионное белье (специальный топ для груди) носится круглосуточно в течение первого месяца после снятия повязки, а затем еще 2 месяца по 12 часов в день. Это поддерживает форму груди и снижает отек.
Некроз соска после уменьшения груди
Некроз соска — это то осложнение, которое можно и нужно предотвратить, даже если у вас очень большая грудь, выраженное опущение и высокий индекс массы тела. Методика свободной пересадки сосково-ареолярного комплекса с двойной фасциальной фиксацией и минимальной шовной стабилизацией — это не «операция отчаяния», а современный, стандартизированный протокол, позволяющий добиться нулевого риска полной потери трансплантата. Да, вы потеряете чувствительность сосков. Но вы обретете здоровую спину, комфортную одежду и грудь красивой конусовидной формы без риска, что сосок отвалится через неделю после операции.