Стремление женщин к красивой, пышной груди насчитывает не одно столетие. Однако возможность безопасно и предсказуемо увеличить размер груди появилась только в середине XX века. История грудных имплантов — это захватывающий путь от смелых экспериментов к высокотехнологичным медицинским изделиям, путь, полный взлетов, падений, громких скандалов, многолетних запретов и, наконец, триумфального возвращения. Сегодня, когда мы с вами выбираем импланты для увеличения или реконструкции груди, важно понимать, через что прошла эта индустрия, чтобы обеспечить нам максимальную безопасность и предсказуемый результат.
Первые шаги: 1960-е — начало эры силикона
Современная эра грудных имплантов началась в начале 1960-х годов. Именно тогда американские пластические хирурги Томас Кронин и Фрэнк Героу, сотрудничая с компанией Dow Corning, впервые разработали и имплантировали пациентке силиконовый протез. Это был мешок из эластомера (специальной резины) на основе силикона, наполненный густым силиконовым гелем. По тем временам — настоящая революция. Женщины наконец получили возможность увеличить грудь с помощью материала, который был инертным, не вызывал выраженного иммунного ответа и по своим тактильным ощущениям напоминал натуральную ткань.
В те годы, как отмечается в исторических обзорах, «было опробовано множество оболочек и наполнителей». Хирурги и производители экспериментировали с толщиной оболочки, текучестью геля, формой имплантов (круглые, анатомические, с разной высотой и проекцией). Некоторые из этих ранних разработок оказались очень удачными и легли в основу современных устройств, другие — быстро показали свои недостатки: слишком жидкий гель мигрировал, тонкая оболочка часто рвалась, а неправильно подобранная текстура поверхности приводила к излишней капсулярной контрактуре (уплотнению рубцовой капсулы вокруг импланта, что делало грудь «каменной»).
Ко мне до сих пор приходят пациентки с имплантами, установленными в 80-х годах. Некоторые из них — «ветераны», сохранившие форму и целостность на 30-40 лет. Другие — с разрывом оболочки и миграцией геля. Это наглядно показывает, что качество импланта и техника операции — это 50 на 50. Даже в ранние годы при правильной установке под мышцу и соблюдении протоколов можно было получить долгосрочный результат. Но риски были выше, и пациентки платили за это неопределенностью.
— Доктор Пиманчев, пластический хирург
Альтернативы силикону: появление солевых имплантов
Силиконовые импланты быстро завоевали популярность, но у них был один существенный недостаток в глазах общественности и регулирующих органов — наполнитель представлял собой химическое вещество, которое при разрыве оболочки оставалось в организме. В ответ на это были разработаны солевые импланты. Вместо силиконового геля они наполнялись стерильным физиологическим раствором (поваренной солью в воде), который в случае разрыва безопасно всасывается в кровь и выводится почками.
Солевые импланты имели свои плюсы: они позволяли выполнять операцию через очень маленький разрез (до 2-3 см), так как имплант вводился пустым и наполнялся уже на месте. Они были дешевле в производстве. Но недостатки перевешивали: солевые импланты чаще давали видимую гофрированность (волны и складки на поверхности груди), особенно у худых пациенток с малым объемом собственных тканей; они были менее естественными на ощупь (при надавливании чувствовался «водяной матрас»); а при разрыве имплант мгновенно спадался, что требовало срочной замены.
Тем не менее, солевые импланты долгое время оставались единственной доступной альтернативой силикону и пользовались спросом у женщин, которые боялись «химии» в своем теле.
Запрет FDA: 1992–2006 годы — силикон под ударом
Самый драматичный период в истории грудных имплантов начался в начале 1990-х годов. Под давлением общественных организаций и после ряда судебных исков, в которых пациентки с силиконовыми имплантами обвиняли их в развитии аутоиммунных заболеваний (ревматоидный артрит, склеродермия, волчанка), фибромиалгии и других хронических болезней, Управление по контролю за продуктами и лекарствами США (Food and Drug Administration) в 1992 году наложило мораторий на использование силиконовых гелевых имплантов в эстетических целях.
Более десяти лет американские женщины были ограничены в выборе — им предлагали только солевые импланты. Этот запрет был не абсолютным: силиконовые импланты разрешалось использовать для реконструкции груди после мастэктомии (в рамках клинических исследований), а также в порядке исключения для отдельных пациенток с особыми показаниями. Но для чисто эстетических операций — запрет был полным.
Однако наука не стояла на месте. Были проведены масштабные эпидемиологические исследования, которые не выявили достоверной связи между силиконовыми грудными имплантами и системными аутоиммунными заболеваниями. Было доказано, что силикон не вызывает рак, не нарушает фертильность и не влияет на течение беременности и здоровье будущих детей. Как только эти исследования были наконец приняты, показывая, что силикон не вызывает заболеваний, FDA в 2006 году сняло запрет, разрешив компаниям Mentor и Inamed (ныне Allergan) продавать силиконовые гелевые импланты для общего применения.
Эпоха запрета силикона оставила глубокий след в сознании пациенток. До сих пор я слышу: «Доктор, силикон ведь опасен, он же течет и вызывает рак?». Отвечаю: когда в 90-х запретили силикон, было много шума и мало доказательств. Сегодня, после двух десятилетий тщательного наблюдения за десятками тысяч женщин, мы точно знаем — силикон БЕЗОПАСЕН. Он не вызывает рак, не вызывает аутоиммунных болезней. Современные импланты с когезивным (типа «мармеладных конфет») гелем даже при разрыве практически не мигрируют. Это не тот силикон, который запрещали в 90-х. Это продукт нового поколения, с миллиардными инвестициями в безопасность.
— Доктор Пиманчев
Новое поколение: когезивный гель и «брекет-импланты»
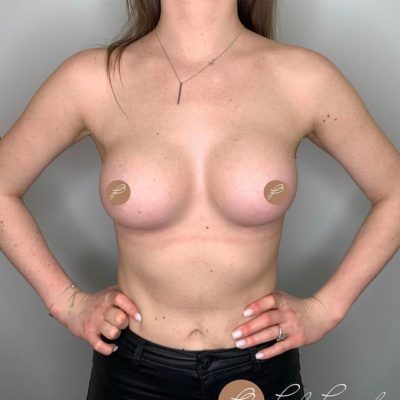
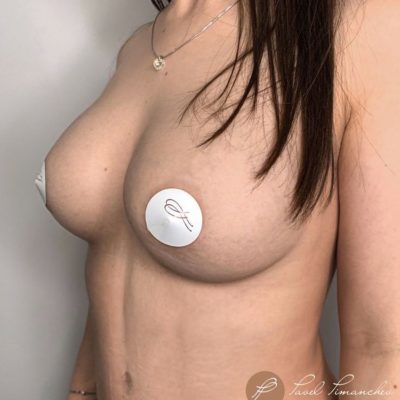
Сегодня, после окончания тотального запрета, мы наблюдаем расцвет технологий. Современные силиконовые импланты (например, MemoryGel от Mentor, Natrelle от Allergan) представляют собой сложные многослойные изделия с так называемым когезивным гелем. Этот гель имеет высокую вязкость, близкую к твердой киселеобразной массе — его сравнивают с «мармеладными конфетами» или «желе из красной смородины». Даже если оболочка импланта повреждается (а это происходит крайне редко, менее 1% в год), гель не вытекает в ткани, остается внутри оболочки или рядом с ней, не мигрируя.
Отдельного упоминания заслуживают анатомические импланты с форм-стабильным гелем (например, «брекет-импланты»). Они имеют не круглую, а каплевидную форму, повторяющую естественный профиль груди, сохраняют свою трехмерную структуру даже при сильном сжатии и имеют текстурированную поверхность, которая врастает в ткани, фиксируя имплант в правильном положении и предотвращая его смещение. Эти импланты особенно востребованы при реконструкции груди и у пациенток с врожденными деформациями (в том числе трубчатой грудью).
Важно понимать, что запрет FDA касался именно силиконовых имплантов. Солевые растворы оставались в обороте все эти годы и продолжают применяться, хотя их популярность неуклонно снижается. Как указано в руководствах, «женщины, обеспокоенные использованием имплантов, обращались к аутогенной реконструкции как к жизнеспособной альтернативе». Сегодня большинство пациенток выбирают современные силиконовые импланты.
Опасные эксперименты: то, о чем не пишут в глянце
К сожалению, история грудных имплантов знает и темные страницы. Помимо легальных силиконовых и солевых устройств, в разные годы предпринимались попытки использовать для увеличения груди различные нелегальные или полулегальные наполнители. В документальных источниках прямо указывается: «было признано, что прямые инъекции даже медицинского силикона противопоказаны из-за миграции и вмешательства в клиническую диагностику и методы визуализации». Инъекции различных немедицинских веществ не-врачами (таких как парафин и различные масла, в том числе соевое) были катастрофой. Эти жидкие материалы вызывали хроническое воспаление, образование гранулем (плотных узелков), миграцию по тканям, деформацию груди и затрудняли диагностику рака.
Соевое масло, например, рекламировалось как «натуральная» альтернатива силикону, но быстро показало свою несостоятельность — оно вызывало выраженную воспалительную реакцию, и импланты с соевым маслом были сняты с производства. «Новые техники иногда принимаются слишком быстро (импланты, наполненные соевым маслом)», — констатируют историки пластической хирургии. Сегодня такие эксперименты остались в прошлом. Легальные импланты проходят строжайшие испытания на биосовместимость, механическую прочность и долговечность.
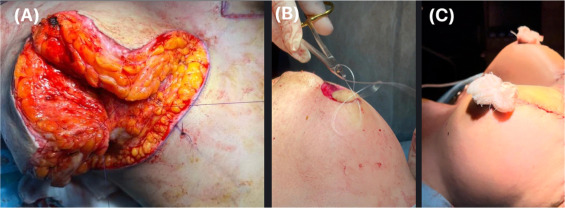
Я иногда вижу пациенток, которым в 80-х или 90-х годах в подпольных салонах красоты вкололи в грудь жидкий силикон или неизвестные масла. Это ужасно. Грудь превращается в каменистые, болезненные, деформированные мешки с неравномерными уплотнениями. Операция по удалению всего этого — это адский труд, который длится 4-6 часов, требует удаления огромных объемов измененных тканей и, часто, последующей реконструкции лоскутами. Да, сейчас есть методики (например, нашумевший опыт бразильских хирургов), но они не для эстетики, а для спасения. Поэтому мое правило: никаких инъекций в грудь, кроме жира, и только в проверенных клиниках. И ни грамма жидкого силикона.
— Доктор Пиманчев
Современный выбор: что предлагает рынок сегодня
Сегодня, когда запрет FDA снят, а технологии достигли невероятных высот, перед пациенткой и хирургом стоит вопрос не «ставить или не ставить», а «какие именно импланты подходят вам». Основные параметры выбора:
- Наполнитель: когезивный силиконовый гель (современный стандарт, максимально естественный вид и ощущения) или стерильный физиологический раствор (бюджетный вариант, но с риском гофрированности и менее естественный).
- Поверхность: гладкая (мягче, натуральнее подвижна) или текстурированная (шероховатая, лучше фиксируется в кармане, снижает риск капсулярной контрактуры).
- Форма: круглая (дает большую проекцию в верхнем полюсе, подходит для большинства пациенток) или анатомическая (каплевидная, имитирует естественный наклон, лучше для реконструкции и деформаций).
- Проекция (высота): низкая, средняя, высокая, ультра-высокая — подбирается под ширину грудной клетки и желаемый объем.
- Объем: обсчитывается в миллилитрах, всегда подбирается индивидуально, часто с использованием 4-5 пробных размеров в бюстгальтере и тактильно в операционной.
Важный момент: после снятия запрета FDA рекомендует женщинам с силиконовыми имплантами проходить магнитно-резонансную томографию для выявления бессимптомных разрывов. Первый раз — через 3 года после установки, затем каждые 2 года. Клинический осмотр хирургом раз в год также обязателен.
Типичные страхи пациентов об имплантах
Несмотря на все доказательства безопасности, женщины продолжают испытывать тревоги. Разберем две главные.
Страх 1: «Силикон — это «химия», он отравит мой организм, вызовет рак или аутоиммунное заболевание»
Суть страха: Это эхо запрета 90-х, мифы, которые кочуют из поколения в поколение. Женщины боятся, что внутри них находится чужеродный токсичный материал.
Реальность и решение: Многолетние исследования (включая знаменитое исследование Института медицины США 1999 года и последующие работы) не нашли причинно-следственной связи между силиконовыми грудными имплантами и системными заболеваниями, включая рак груди. Медицинский силикон — один из самых биосовместимых материалов, известных человеку, он используется в кардиостимуляторах, суставных протезах, глазных линзах. Он не токсичен, не выщелачивается. Рак груди на фоне имплантов диагностируется не чаще, чем у женщин без них, но может выявляться на более поздней стадии, поэтому важно ежегодно проходить маммографию или магнитно-резонансную томографию, предупреждая рентгенолога о наличии импланта. Мы выдаем всем пациенткам памятку для рентгенолога, чтобы они всегда носили ее с собой.
Страх 2: «Я боюсь уретрального катетера во время наркоза и того, что после операции на ногах будет тромбоз»
Суть страха: Установка имплантов — это полноценная операция под общим наркозом, которая длится 1-2 часа. Пациенты боятся, что катетер — это больно и грязно, а обездвиживание на столе спровоцирует тромбоз вен ног.
Реальность и решение: При коротких операциях по увеличению груди без осложнений уретральный катетер часто НЕ ставят — достаточно опорожнить мочевой пузырь перед наркозом. Но если планируется длительная операция или реконструкция, катетер ставят под наркозом и удаляют до пробуждения. Это безопасно. Профилактика тромбоза — абсолютный стандарт: эластичные гольфы (чулки) надеваются за 1-2 часа до операции, а также вводится профилактическая доза низкомолекулярного гепарина. Ранняя активизация — встать на ноги через 3-6 часов после операции. Риск тромбоза при имплантации — менее 0,2%. Но мы его контролируем.
Знаете, как я успокаиваю пациенток, которые боятся «отравления силиконом»? Прошу их представить себе расширительный бачок для воды уровня «комфорт» — он сделан из медицинского силикона. То же самое — пустышка для младенца, которую ребенок сосет часами. Вы не боитесь пустышки? Вот и имплант сделан из того же материала, только более плотного и прочного. И не надо слушать соседок, которые «что-то слышали» в 90-е. Слушайте своего хирурга и современную науку. А наука говорит: современные импланты — безопасны.
— Доктор Пиманчев
Заключение: от запрета к триумфу
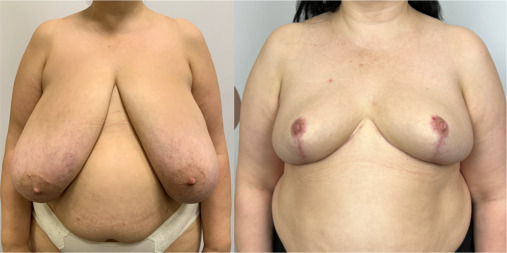
История грудных имплантов — это наглядный пример того, как медицина учится на ошибках, совершенствует технологии и в итоге предлагает пациенткам безопасный, предсказуемый и эффективный метод коррекции формы и размера груди. Сегодняшние импланты — это не те примитивные мешки с жидким гелем 60-х годов. Это высокотехнологичные изделия с когезивным гелем, многослойной оболочкой, защитой от разрывов и миграции. И хотя полной гарантии на всю жизнь не дает ни одно устройство в мире, современные импланты — это безопасный, предсказуемый выбор для миллионов женщин, желающих улучшить свою жизнь.