Протокол ведения пациенток с высоким индексом массы тела при редукционной маммопластике: от отбора до послеоперационного ухода

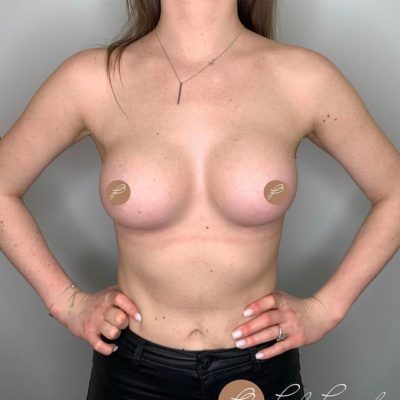
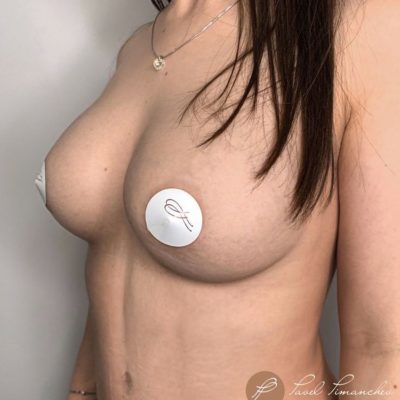
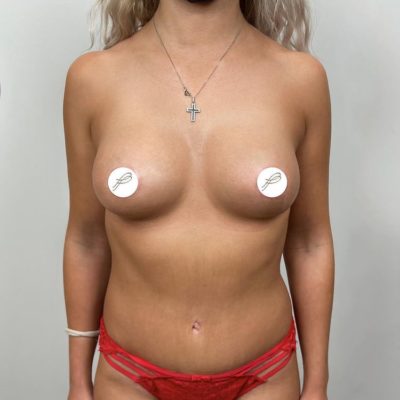
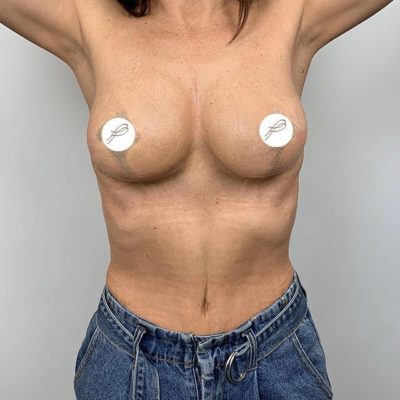
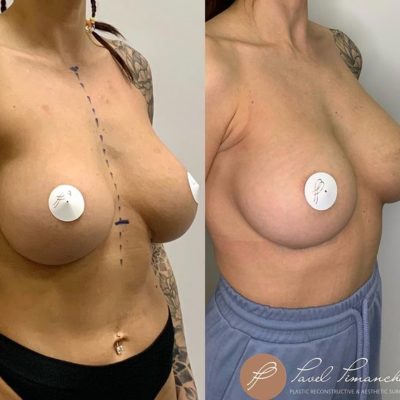
Данная статья представляет собой систематизированный клинический протокол ведения пациенток с высоким индексом массы тела (ИМТ ≥ 29) и тяжелой гипертрофией молочных желез, которым показана редукционная маммопластика с использованием модифицированной техники свободной пересадки сосково-ареолярного комплекса (САК). Протокол основан на анализе более 600 операций, выполненных в нашей клинике с 2012 года, и результатах проспективного исследования 42 пациенток (2019–2023).
Ведение пациенток с высоким ИМТ требует особого подхода на всех этапах: от предоперационного отбора до реабилитации. У этой категории пациенток повышен риск тромбоэмболических осложнений, инфекций, расхождения швов, а также некроза сосково-ареолярного комплекса при использовании стандартных педикулярных методик. Предлагаемый протокол позволяет минимизировать эти риски и достичь стабильно высоких эстетических результатов (100% отличных оценок в нашем исследовании при 0% тотального некроза САК).
Этап 1. Предоперационный отбор и критерии включения
Отбор пациенток — ключевой этап, определяющий успех всей операции. Мы используем функциональные критерии, а не только вес удаляемой ткани.
Критерии включения в протокол свободной пересадки САК:
- Птоз 3 степени (сосок на уровне самой нижней точки груди или ниже).
- Расстояние подъема сосково-ареолярного комплекса более 8 сантиметров (рассчитывается как разница между текущим расстоянием от яремной вырезки до соска и идеальным 21–23 см).
- Индекс массы тела (ИМТ) ≥ 29 кг/м² (рассчитывается по формуле вес/рост²).
Дополнительные показания:
- Любое расстояние подъема > 12 см (даже при ИМТ < 29).
- ИМТ > 35 (качество тканей настолько плохое, что даже при подъеме < 8 см риск венозного застоя высок).
Критерии исключения:
- Предшествующие операции на молочной железе.
- Лучевая терапия в анамнезе.
- Активное злокачественное новообразование.
- Неконтролируемые системные заболевания (некорригированный сахарный диабет, активная инфекция).
- Планирование беременности и грудного вскармливания в будущем.
- Неготовность пациентки к неизбежной потере эрогенной чувствительности сосков.
Предоперационное обследование (обязательное):
- Измерение расстояния от яремной вырезки до соска и от соска до инфрамаммарной складки.
- Оценка степени птоза по классификации Regnault.
- Расчет ИМТ.
- Ультразвуковое исследование вен нижних конечностей (для пациенток с ИМТ > 30 или варикозом в анамнезе).
- Коагулограмма, клинический и биохимический анализы крови, ЭКГ.
- Консультация терапевта и анестезиолога.
«Отбор пациенток — это 50% успеха. Я не беру пациенток, которые планируют беременность в ближайшие два года. Не потому, что это противопоказание, а потому что они потом будут жалеть о невозможности кормить. Я не беру пациенток, которые не готовы к потере чувствительности. А вот пациенток с высоким ИМТ — беру. Потому что наш протокол позволяет оперировать их безопасно. Но только после тщательного обследования и информированного согласия».
Этап 2. Предоперационная подготовка
За 7–10 дней до операции пациентка проходит подготовку, направленную на снижение рисков:
Медикаментозная подготовка:
— Отмена антикоагулянтов и антиагрегантов (варфарин, клопидогрел, аспирин) за 7–10 дней под контролем терапевта.
— Коррекция артериальной гипертензии (целевое давление < 140/90 мм рт. ст.).
— Компенсация сахарного диабета (гликированный гемоглобин < 7,5%).
— Антибактериальная профилактика: цефазолин 2 г внутривенно за 30–60 минут до разреза (при аллергии на пенициллины — клиндамицин 600 мг).
Физическая подготовка:
— Пациенткам с ожирением рекомендуется снижение веса на 5–10% от исходного (если возможно) в течение 1–2 месяцев до операции для улучшения качества тканей и снижения анестезиологического риска.
— Лимфодренажный массаж не требуется.
Информированное согласие:
— Обязательное подписание информированного согласия с обсуждением:
— Невозможности грудного вскармливания (абсолютное и необратимое).
— Потери эрогенной чувствительности сосков (95,2% в нашем исследовании).
— Риска краевого некроза трансплантата (частота 9,5% в нашем исследовании, все случаи зажили консервативно).
— Наличия рубцов по Т-образной схеме (Wise pattern), которые могут быть заметны, но расположены в естественных складках.
Этап 3. Интраоперационный протокол
Анестезия и позиционирование:
— Общая анестезия с эндотрахеальной интубацией.
— Тумесцентная инфильтрация тканей раствором лидокаина с адреналином (1:200 000) за 15–20 минут до разреза. Это снижает кровопотерю, уменьшает отек и обеспечивает пролонгированную аналгезию (через 4 часа после операции боль 0/10 в нашем исследовании).
— Уретральный катетер устанавливается на время операции для контроля диуреза.
— Пациентка в положении лежа на спине с руками, отведенными под 90 градусов.
Разметка:
— Пациентка в положении стоя (до наркоза). Отмечается срединная линия грудины, вертикальная ось груди, инфрамаммарная складка.
— Новая позиция соска: проекция инфрамаммарной складки на переднюю поверхность груди, верхняя граница новой ареолы на 2 см выше этой точки. Обычно это расстояние от яремной вырезки 21–25 см.
— Сохраняются медиальная и латеральная ножки длиной 6 см (отмеряется линейкой).
— Арелотом 40 мм размечается новое ложе соска.
Хирургическая техника (пошагово):
1. Тумесцентная инфильтрация по всей площади разметки.
2. Выкраивание свободного трансплантата САК с помощью арелотома 38 мм из нижнего полюса удаляемой части.
3. Резекция ткани по Wise-образному разрезу последовательно: сначала латерально, затем медиально. Сохраняются ножки длиной 6 см.
4. Двойная фасциальная фиксация:
— Первый слой: фасция Scarpa к ткани железы (нить PDS 1-0).
— Второй слой: ткань железы к поверхностной фасции грудной стенки (нить PDS 1-0).
5. Субдермальные инвертирующие швы (нить PDS 2-0) и сближение тканевых колонн.
6. Установка двухсторонних дренажей.
7. Фиксация трансплантата САК:
— Четыре горизонтальных матрасных шва (нить Vicryl 3-0) в точках 12, 3, 6, 9 часов.
— Непрерывный обвивной шов по краю ареолы (нить Prolene 5-0).
8. Кожный шов — внутрикожный непрерывный (Monocryl 3-0).
9. Наложение давящей повязки для иммобилизации трансплантата.
«Я рекомендую коллегам сохранять медиальную и латеральную ножки длиной строго 6 сантиметров. Не 5, не 7. Короткая ножка не даст опоры, длинная перекрутится. Точность здесь — залог эстетики. Я проверял: если ножка 6 см, то после двойной фасциальной фиксации грудь получается конусовидная, с отличной проекцией. Если ошибиться на сантиметр — форма будет хуже. Так что не поленитесь достать линейку в операционной».
— Доктор Пиманчев
Этап 4. Ранний послеоперационный период (стационар)
Пациентка проводит в стационаре 1–3 суток.
1-е сутки:
— Пробуждение после наркоза. Оценка боли по шкале 0–10 (в нашем исследовании через 4 часа — 0/10). При необходимости — нестероидные противовоспалительные препараты (кеторолак, кетопрофен).
— Уретральный катетер удаляется через 4–6 часов (после того как пациентка может самостоятельно помочиться).
— Активация (вставание) через 4–6 часов после операции — профилактика тромбозов.
— Антикоагулянтная терапия: низкомолекулярные гепарины (эноксапарин 0,4 мл подкожно) — первая инъекция через 6–8 часов после операции, затем ежедневно до выписки.
— Эластичные гольфы/чулки 2 класса компрессии — круглосуточно.
— Дренажи: удаляются при отделяемом менее 30 мл за 24 часа (обычно на 1–2 сутки).
— Давящая повязка — не снимать, не мочить.
2–3 сутки:
— Контрольные анализы крови (при подозрении на инфекцию).
— Удаление дренажей.
— Выписка домой с подробными инструкциями.
Профилактика тромбоэмболии (памятка):
Пациентки с ИМТ > 30 относятся к группе высокого риска (по шкале Caprini > 5 баллов). Обязательны:
— Эластичные гольфы/чулки 2 класса компрессии.
— Низкомолекулярные гепарины в течение 5–10 дней после операции.
— Ранняя активация (вставание через 4–6 часов после операции).
— Отказ от оральных контрацептивов за 4 недели до операции.
Этап 5. Амбулаторный период (домашняя реабилитация)
Дни 1–14 (давящая повязка):
— Повязка носится 24/7, не снимается, не мочится. Душ — только ниже пояса.
— Не поднимать руки выше плеч, не наклоняться, не поднимать тяжести более 1–2 кг.
— Сон на спине с приподнятым изголовьем (полусидя).
— Ежедневный прием антикоагулянтов (эноксапарин) — первая неделя.
— Эластичные гольфы/чулки — круглосуточно первую неделю, затем днем.
День 14 (визит в клинику):
— Снятие давящей повязки.
— Оценка приживления трансплантата САК.
— Снятие обвивного шва Prolene 5-0 (к этому моменту трансплантат уже прижился).
— Наложение компрессионного белья (специальный топ для груди).
— Первое мытье груди теплой водой с мылом (без мочалки).
Дни 14–30 (компрессионное белье круглосуточно):
— Компрессионный топ носится 24/7.
— Разрешены спокойные прогулки, работа за компьютером.
— Запрещены: бег, прыжки, подъем тяжестей > 2 кг, подъем рук выше головы, наклоны.
— Сон на спине или на боку (осторожно, с подушкой под спину).
Месяц 1–3 (компрессионное белье по 12 часов в день):
— Отек спадает, формируется окончательная форма груди.
— Разрешена легкая физическая нагрузка (ходьба, йога без прыжков, плавание — с 8 недель после заживления швов).
— Компрессионный топ носится днем, на ночь снимается.
Месяц 3–6:
— Компрессионное белье по желанию.
— Возвращение ко всем видам спорта.
— Окончательная форма груди сформирована.
Типичные страхи пациенток и как их предотвратить
Страх: «У меня высокий ИМТ и варикоз. Я боюсь тромбоза после операции».
Решение: Тромбоз — серьезный риск, но он управляем. В нашем протоколе: обязательное ультразвуковое исследование вен нижних конечностей до операции (для исключения флотирующих тромбов), профилактические дозы низкомолекулярных гепаринов (эноксапарин 0,4 мл подкожно ежедневно 7–10 дней), эластичные гольфы 2 класса компрессии, ранняя активация (вставание через 4 часа). В нашем исследовании 42 пациенток со средним ИМТ 35,5 не было ни одного случая тромбоза. Пациентки чувствуют себя уверенно, когда понимают, что риск контролируется.
Страх: «Боюсь, что кожа будет висеть, если я сниму компрессию раньше времени».
Решение: Мы строго объясняем, что компрессионное белье поддерживает форму и уменьшает отек, но не формирует кожу. Форма создается за счет глубоких швов и фиксации ножек к фасции. Даже если вы снимете топ на неделю раньше, форма не исчезнет. Но лучше следовать протоколу: 14 дней давящая повязка, затем 30 дней топ 24/7, затем 2 месяца по 12 часов. Это проверено на 42 пациентках — 100% отличной формы.
Этап 6. Осложнения и их менеджмент
Частичный краевой некроз трансплантата САК (частота в нашем исследовании — 9,5%, 4 случая):
— Пациентка наблюдается амбулаторно.
— Некротизированные края по границе ареолы удаляются стерильными ножницами.
— Местное лечение: мазь с метилурацилом + хлорамфениколом (левомеколь) или мазь на основе гидроколлоида.
— Заживает самостоятельно за 2–4 недели, не требует повторной операции.
— Косметический дефект (небольшое посветление ареолы) корректируется медицинским микропигментированием.
Очаговая гипопигментация ареолы (частота — 4,8%, 2 случая):
— Наблюдение в течение 6 месяцев.
— Если пигментация не восстанавливается — медицинский татуаж ареолы (микропигментирование) камуфляжными пигментами.
— Обе пациентки в исследовании остались удовлетворены после коррекции.
Гематома, инфекция, расхождение швов:
— В нашем исследовании частота = 0% (благодаря дренажам, антибиотикопрофилактике и правильной технике).
Этап 7. Оценка результатов
Оценка производится на контрольных визитах (14 дней, 1 месяц, 3 месяца, 6 месяцев) и через год.
Эстетическая оценка: по шкале отлично/хорошо/удовлетворительно/плохо. В нашем исследовании все 42 случая (100%) оценены как «отлично» по форме, проекции и качеству рубцов.
Удовлетворенность пациентки: опросник (пятибалльная шкала). В нашем исследовании 95,2% высокой удовлетворенности, 4,8% средней (из-за гипопигментации, после коррекции — высокая).
Объективные параметры: расстояние от яремной вырезки до соска (должно быть 21–23 см), симметрия, отсутствие птоза (рецидив опущения).
Протокол ведения пациенток с высоким индексом массы тела при редукционной маммопластике
Представленный протокол ведения пациенток с высоким индексом массы тела (ИМТ ≥ 29) при редукционной маммопластике с использованием модифицированной техники свободной пересадки сосково-ареолярного комплекса позволяет добиться стабильно высоких результатов (100% отличной эстетики, 0% тотального некроза САК, 95,2% высокой удовлетворенности) при минимальной частоте осложнений (9,5% краевого некроза, зажившего консервативно; 4,8% гипопигментации, скорректированной микропигментированием). Протокол включает строгие критерии отбора, стандартизированную хирургическую технику (двойная фасциальная фиксация, четырехточечный матрасный шов), агрессивную профилактику тромбоэмболии и поэтапную реабилитацию.
Данный протокол рекомендован для внедрения в клиниках, выполняющих редукционную маммопластику у пациенток с высоким ИМТ и тяжелой гипертрофией молочных желез.
Готовый клинический протокол ведения пациенток с ИМТ ≥29 при редукционной маммопластике: от отбора до реабилитации. 7 этапов, 42 пациентки, результат: 0% некроза соска, 100% отличной эстетики. Для хирургов и медперсонала